Unblocking A Tear Duct May 2026
The process of unblocking begins with understanding the problem. In newborns, a blocked tear duct (dacryostenosis) is often a congenital issue: a thin membrane at the duct’s exit fails to open at birth. For adults, the causes are more varied—inflammation, infection, injury, or simply the narrowing of the duct with age. Regardless of the cause, the result is the same: tears that should drain into the nose well up and spill onto the cheek, often accompanied by crusting, blurred vision, and a risk of infection called dacryocystitis. Unblocking the duct, therefore, is not cosmetic; it is a functional necessity to restore the eye’s natural cleanliness and comfort.
For many, the first line of treatment is surprisingly low-tech and gentle. In infants, pediatricians often teach parents a simple massage technique known as the Crigler maneuver. Using a clean fingertip, the parent applies firm, downward pressure from the inner corner of the baby’s eye down the side of the nose. This hydrostatic pressure aims to pop open that stubborn membrane, much like pressing on a clogged straw. Remarkably, this conservative approach succeeds in over 90% of newborns by their first birthday. For adults with partial blockages, warm compresses, antibiotic drops for any secondary infection, and similar massage techniques can sometimes alleviate the problem without further intervention.
In the landscape of human anatomy, some structures are so small and specialized that their failure, while not life-threatening, can be disproportionately irritating. The nasolacrimal duct, a tiny channel running from the inner corner of the eye to the nasal cavity, is one such structure. Its job is deceptively simple: to drain excess tears away. But when this microscopic “plumbing” becomes blocked, the eye, instead of being a window to the soul, becomes a perpetually watering, sticky, and uncomfortable nuisance. Unblocking a tear duct is a journey from the simplest of home massages to delicate microsurgery, a testament to how modern medicine addresses the body’s most intricate hydraulic systems.
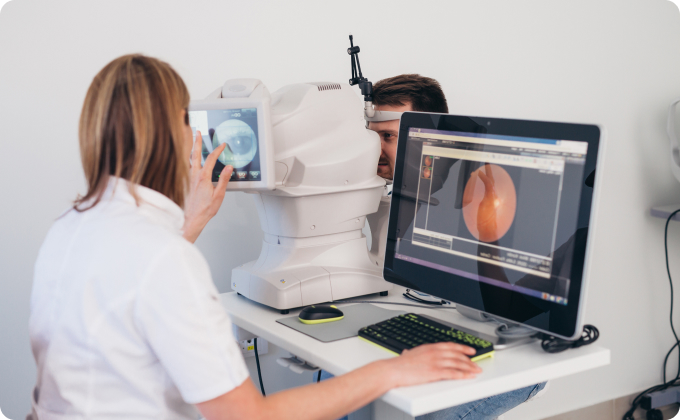
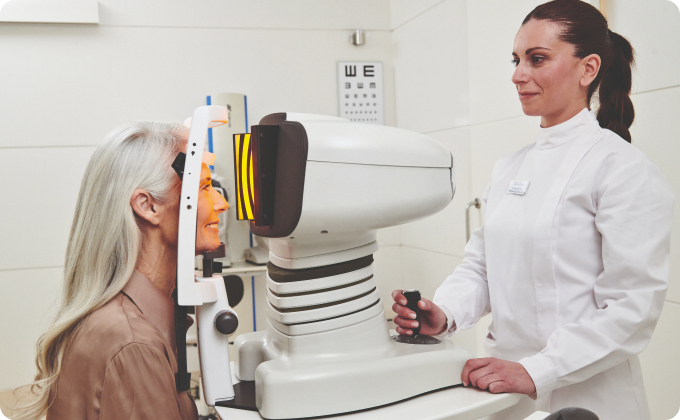
When these simple measures fail, however, the real ingenuity of ophthalmology comes into play. The next step is often a procedure called probing and irrigation. Under local anesthesia, a thin, blunt metal probe is gently threaded through the pinpoint opening of the tear duct (the punctum) at the eyelid’s edge. The doctor navigates this probe down the narrow canaliculus, past a one-way valve (the valve of Hasner), and into the nose, physically pushing aside any obstruction. A saline flush then confirms the pathway is clear—a strangely satisfying moment when the patient tastes the salty liquid in the back of their throat. For stubborn blockages in adults, a balloon dacryoplasty may be used, where a tiny inflatable tube is inserted and expanded to stretch the duct open, similar to an angioplasty for the heart.
For the most severe or chronic cases, particularly when the blockage lies in the bony part of the duct or has caused recurrent infections, the solution is a definitive surgical bypass: dacryocystorhinostomy (DCR). This procedure, whose name is as complex as its function, creates an entirely new tear drain. The surgeon makes a small incision beside the nose, drills a tiny window through the lacrimal bone, and directly connects the tear sac to the nasal cavity, bypassing the blocked duct. Modern endoscopic DCR techniques even allow this to be done without an external scar, using a camera passed up the nose. It is a remarkable example of surgical rerouting—when the original pipe is irreparably clogged, you build a new aqueduct.
In conclusion, unblocking a tear duct is a journey in miniature, scaling from the intimacy of a parent’s fingertip on a baby’s nose to the precision of a laser or endoscope. It reveals a profound truth about medicine: the most bothersome problems are not always the largest. A tiny valve or a millimeter of scar tissue can disrupt the elegant choreography of the eye. By understanding and methodically addressing these microscopic blockages, healthcare providers do more than stop tears from spilling—they restore clarity, comfort, and the simple, unnoticed miracle of a perfectly drained eye.